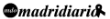Apnea obstructiva del sueño: Causas, tratamientos y riesgos para la salud
Publicado el:
La apnea obstructiva del sueño (AOS) es un trastorno del sueño prevalente y potencialmente grave que se manifiesta con episodios repetidos de obstrucción parcial o total de las vías respiratorias superiores durante el descanso, lo que provoca una respiración entrecortada. Esta afección afecta a millones de personas en todo el mundo, provocando somnolencia diurna excesiva, reducción de la calidad de vida y aumento del riesgo de enfermedades cardiovasculares. En esta completa entrada del blog, profundizaremos en las causas y los niveles de gravedad del SAOS, al tiempo que arrojaremos luz sobre su prevalencia entre distintos grupos demográficos.
Índice:
- Comprender la apnea obstructiva del sueño
- Causas de la apnea obstructiva del sueño
- La prevalencia de la apnea obstructiva del sueño
- La prevalencia de la apnea obstructiva del sueño
- Opciones de tratamiento para la apnea obstructiva del sueño
- Terapia de presión positiva continua en las vías respiratorias (CPAP)
- Intervenciones para perder peso en pacientes diabéticos con SAOS
- El impacto de la apnea obstructiva del sueño en la salud cardiovascular
- Preguntas frecuentes en relación con la apnea obstructiva del sueño
- Apnea obstructiva del sueño (AOS)
- Factores de riesgo de la AOS
- Riesgos para la salud asociados al SAOS
- Diagnóstico de la AOS
- Opciones de tratamiento de la AOS
También exploraremos las distintas opciones de tratamiento disponibles para las personas que padecen AOS, incluidas las medidas conductuales para los casos leves, así como terapias avanzadas como los dispositivos de presión positiva continua en las vías respiratorias (CPAP). Además, hablaremos de la importancia de las intervenciones para perder peso en el tratamiento de la apnea obstructiva del sueño entre los pacientes diabéticos y destacaremos el impacto que la AOS no tratada puede tener en la propia salud cardiovascular.
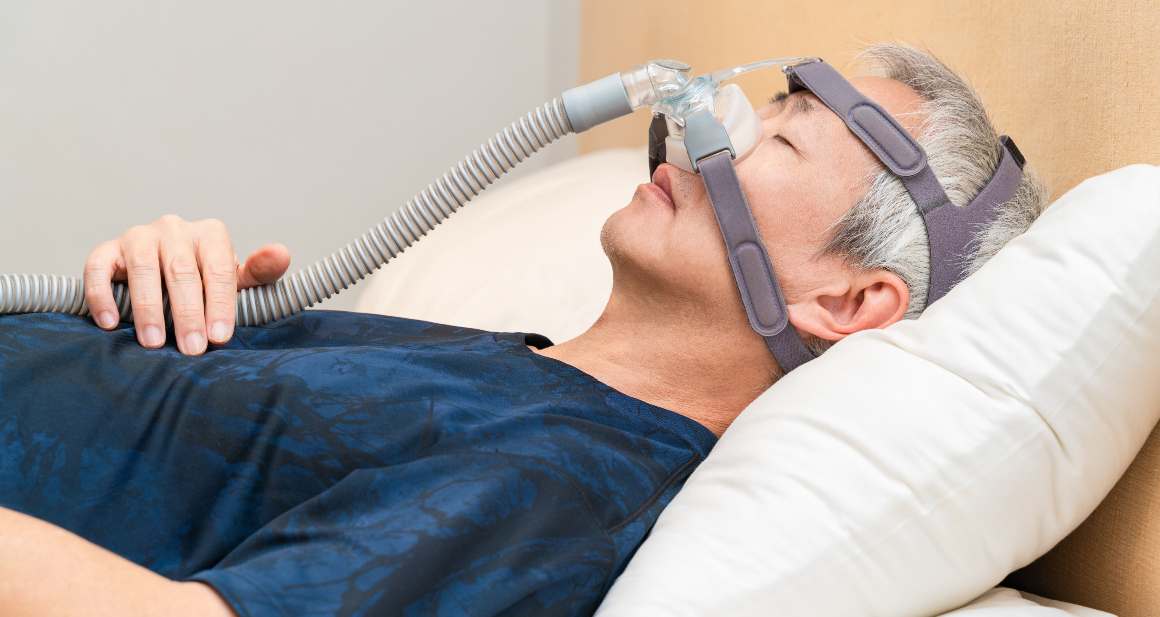
Comprender la apnea obstructiva del sueño
Debido a sus diversas y poco llamativas manifestaciones, el SAOS es un trastorno muy extendido que puede tener graves repercusiones metabólicas y cardiovasculares. Se produce cuando los músculos de la garganta se relajan, provocando un bloqueo parcial o total del flujo de aire durante el sueño. Millones de personas padecen AOS, pero a menudo no se detecta debido a los signos leves como la fatiga diurna, las migrañas matutinas y los ronquidos.
Causas de la apnea obstructiva del sueño
La causa principal de la AOS es una relajación de los músculos de las vías respiratorias superiores durante el sueño, que provoca una obstrucción que impide la respiración normal. Varios factores contribuyen a esta relajación muscular, como la obesidad, el consumo de alcohol antes de acostarse, el tabaquismo, los antecedentes familiares de AOS u otros trastornos del sueño, la congestión nasal o anomalías anatómicas como el agrandamiento de las amígdalas.
Apnea obstructiva del sueño leve frente a grave
- AOS leve: Los individuos con apnea obstructiva del sueño leve experimentan de cinco a 14 episodios por hora en los que su respiración se detiene durante al menos diez segundos cada vez. Los síntomas pueden incluir ronquidos ocasionales e interrupciones del descanso nocturno, pero suelen ser menos perceptibles que los que experimentan los individuos con casos más graves.
- SAOS grave: Los casos graves implican pausas frecuentes en la respiración -30 veces por hora o más- y provocan una importante falta de oxígeno durante toda la noche. Este nivel supone graves riesgos para la salud, como cardiopatías, derrames cerebrales, insuficiencia cardiaca y enfermedades cardiovasculares. Los pacientes con AOS grave también pueden experimentar somnolencia diurna extrema, lo que dificulta su funcionamiento durante el día.
El diagnóstico de SAOS puede realizarse mediante una prueba casera de apnea del sueño o una estancia de una noche en un centro del sueño, donde los médicos pueden realizar un seguimiento de la respiración y otros factores fisiológicos durante el reposo.
La prevalencia de la apnea obstructiva del sueño
A medida que aumentan las tasas de obesidad en todo el mundo, también lo hace la prevalencia de la AOS. En Europa, un estudio reveló que aproximadamente 1.152.539 personas recibieron tratamiento para la AOS mediante terapia CPAP sólo en un año, lo que indica su amplio impacto en los sistemas sanitarios(fuente). La obesidad es un factor que contribuye de forma significativa debido al exceso de tejido graso alrededor del cuello y la zona de la garganta que provoca la obstrucción de las vías respiratorias.
Diferencias de género en la prevalencia
Hombres: Los hombres son más propensos que las mujeres a desarrollar apnea obstructiva del sueño debido a las diferencias hormonales y a factores anatómicos como una mayor circunferencia del cuello y unas vías respiratorias más estrechas.
Mujeres: Las mujeres tienden a tener tasas más bajas de AOS en general, pero corren un mayor riesgo después de la menopausia, cuando los niveles hormonales cambian significativamente.
La prevalencia de la apnea obstructiva del sueño
A medida que aumentan las tasas de obesidad en todo el mundo, también lo hace la prevalencia de la apnea obstructiva del sueño(AOS). En Europa, un estudio reveló que aproximadamente 1.152.539 personas recibieron tratamiento para la AOS mediante terapia CPAP sólo en un año, lo que indica su amplio impacto en los sistemas sanitarios. Comprender los factores que contribuyen y las diferencias de prevalencia entre las distintas poblaciones es esencial para abordar esta creciente preocupación sanitaria.
La obesidad como factor contribuyente
Laobesidad, en particular la obesidad central caracterizada por un exceso de grasa abdominal, se ha identificado como un importante factor de riesgo para desarrollar apnea obstructiva del sueño. La acumulación de tejido graso alrededor del cuello puede provocar el estrechamiento o la obstrucción de las vías respiratorias superiores durante el sueño. Según una investigación publicada en Sleep Medicine Reviews, se calcula que entre el 60 y el 90% de los adultos con SAOS son obesos.
- Un mayor IMC puede aumentar el riesgo de padecer AOS y agravarlo.
- Perder peso puede mejorar significativamente o incluso eliminar los síntomas asociados a los trastornos respiratorios del sueño.
- Mantenerse activo y seguir una dieta equilibrada son esenciales para evitar enfermedades como el SAOS, que pueden estar relacionadas con la obesidad.
Diferencias de género en la prevalencia
Además de la obesidad, el sexo desempeña un papel importante a la hora de determinar la susceptibilidad a la apnea obstructiva del sueño. Los varones son más propensos a padecer AOS que las mujeres, con una prevalencia estimada entre dos y tres veces superior. Esta disparidad puede atribuirse a varios factores:
- Los hombres suelen tener una mayor circunferencia del cuello y más depósitos de grasa alrededor de las vías respiratorias superiores, lo que aumenta su riesgo de desarrollar apnea del sueño.
- Las diferencias hormonales entre hombres y mujeres también pueden contribuir a las variaciones en la prevalencia de la AOS. Por ejemplo, se cree que el estrógeno protege contra el colapso de las vías respiratorias durante el sueño.
- Las mujeres posmenopáusicas, debido a los cambios hormonales relacionados con la edad, tienen un mayor riesgo de desarrollar AOS en comparación con las mujeres premenopáusicas.
En conclusión, es esencial que tanto los profesionales sanitarios como las personas reconozcan la creciente prevalencia de la apnea obstructiva del sueño como un grave problema de salud pública. Si se comprenden los factores que contribuyen a ello, como la obesidad y las diferencias de género, se pueden desarrollar intervenciones dirigidas a las personas con mayor riesgo, reduciendo en última instancia las complicaciones de salud asociadas, como la somnolencia diurna excesiva, la insuficiencia cardiaca y las enfermedades cardiovasculares en los pacientes que sufren este trastorno tan común.
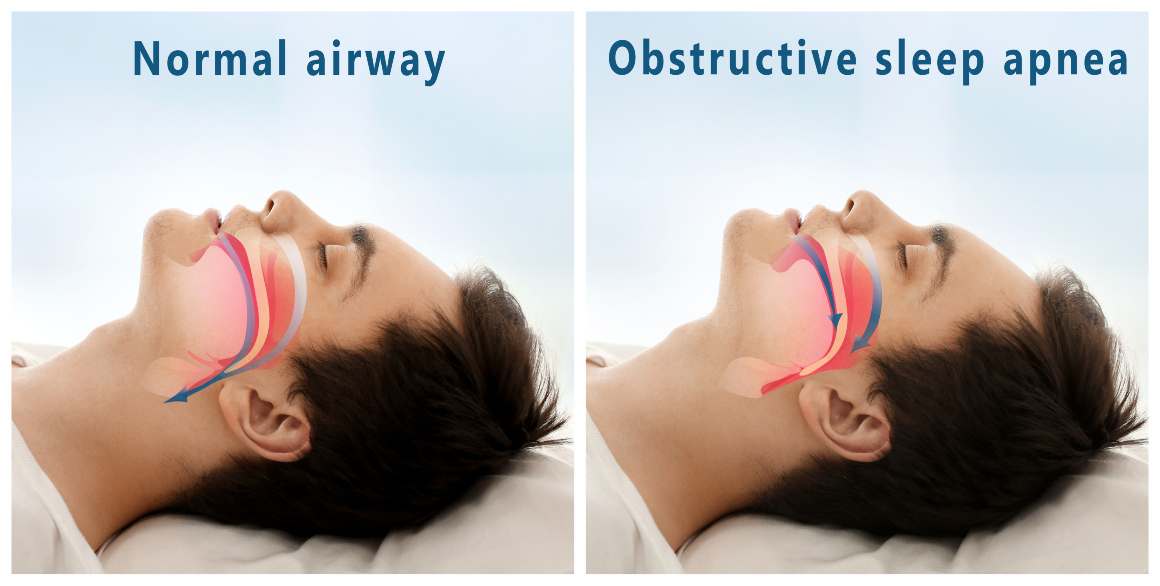
Opciones de tratamiento para la apnea obstructiva del sueño
Dependiendo de la gravedad y de las necesidades individuales, las opciones de tratamiento van desde cambios en el estilo de vida, como la pérdida de peso y el ejercicio, hasta intervenciones médicas, como dispositivos de presión positiva en las vías respiratorias o procedimientos quirúrgicos. El diagnóstico precoz y el tratamiento adecuado son cruciales para reducir los riesgos para la salud asociados a la AOS no tratada.
Medidas conductuales para casos leves
En los casos leves de SAOS, unas simples medidas conductuales pueden bastar para aliviar los síntomas y mejorar la calidad general del sueño. Algunas estrategias eficaces son:
- Mantener un peso corporal saludable a través de la dieta y el ejercicio
- Evitar el consumo de alcohol cerca de la hora de acostarse, ya que relaja los músculos de la garganta
- Dormir de lado en lugar de boca arriba para evitar la obstrucción de las vías respiratorias
- Practicar una buena higiene del sueño estableciendo pautas regulares de sueño y creando un entorno confortable para dormir.
Dispositivos de presión positiva en las vías respiratorias (PAP)
La terapia de presión positiva continua en las vías respiratorias (CPAP) se considera la opción de tratamiento de referencia para los pacientes con SAOS de moderada a grave. Estos aparatos funcionan suministrando un flujo de aire continuo a través de una mascarilla que se lleva sobre la nariz o la boca durante el sueño, manteniendo abiertas las vías respiratorias superiores y evitando episodios de interrupción de la respiración.
Además de la terapia CPAP, existen otros tipos de dispositivos PAP en función de las preferencias del paciente o de sus necesidades específicas:
- Presión positiva binivel en las vías respiratorias (BiPAP): Este dispositivo PAP ofrece dos niveles de presión distintos: más alto al inhalar y más bajo al exhalar, lo que lo hace más cómodo para determinados pacientes.
- Servoventilación adaptativa (ASV): Un dispositivo PAP avanzado que ajusta continuamente los niveles de presión en función de los patrones respiratorios del paciente, adecuado para las personas con apnea central del sueño o síndrome de apnea compleja del sueño.
Aparatos bucales que mantienen la mandíbula hacia delante durante el sueño
Los dispositivos de avance mandibular (DAM) son aparatos bucales a medida diseñados para mantener la mandíbula inferior hacia delante durante el sueño. Esto ayuda a mantener abiertas las vías respiratorias al impedir que la lengua retroceda hacia la garganta. Los DAM pueden ser una opción de tratamiento alternativa eficaz para casos de SAOS de leves a moderados en pacientes que no toleran la terapia CPAP o prefieren un enfoque menos invasivo.
Opciones de modificación quirúrgica
En determinadas situaciones, pueden ser necesarias intervenciones quirúrgicas para tratar eficazmente el SAOS. Algunos procedimientos habituales son:
- Uvulopalatofaringoplastia (UPPP): Procedimiento que elimina el exceso de tejido del paladar blando y la úvula para ampliar las vías respiratorias superiores.
- Amigdalectomía y/o adenoidectomía: extirpación de amígdalas y/o adenoides si contribuyen a la obstrucción de las vías respiratorias durante el sueño.
- Avance geniogloso (AG): Cirugía que reposiciona parte de la inserción del músculo lingual hacia delante, aumentando el espacio en la parte posterior de la garganta y reduciendo las posibilidades de obstrucción durante el sueño.
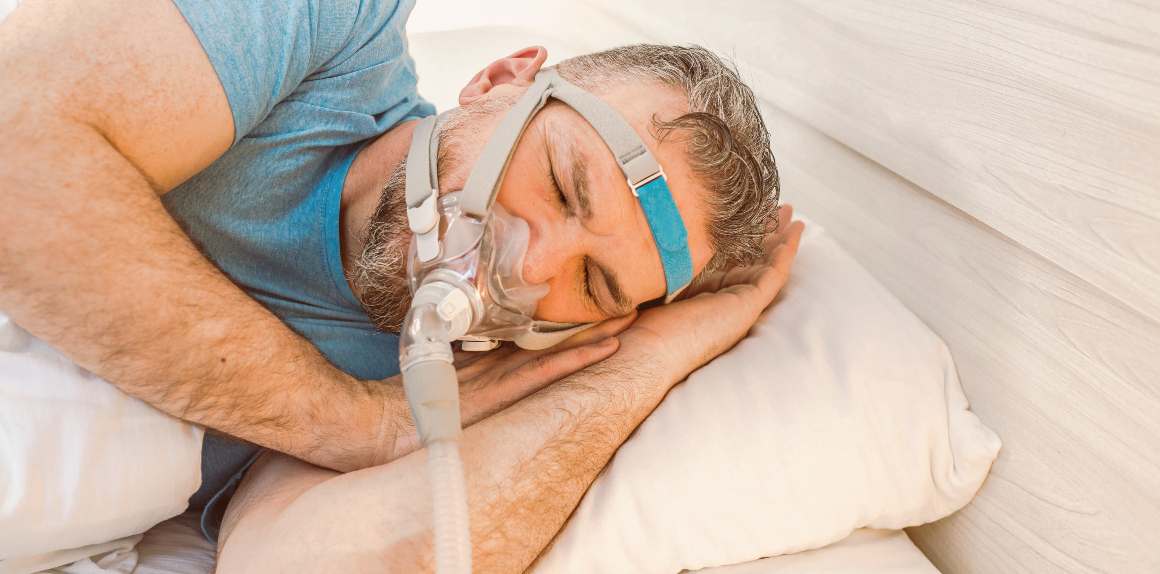
Terapia de presión positiva continua en las vías respiratorias (CPAP)
Uno de los tratamientos más eficaces para la apnea obstructiva del sueño es la terapia de presión positiva continua en las vías respiratorias (CPAP). Este método consiste en utilizar una máquina que suministra un flujo de aire continuo a través de una mascarilla que se lleva sobre la nariz o la boca durante el sueño, lo que garantiza unas vías respiratorias abiertas y evita las interrupciones de la respiración. Se ha demostrado que la CPAP no sólo mejora la calidad de vida, sino que también reduce las complicaciones de salud a largo plazo asociadas a la apnea del sueño crónica no tratada.
Cómo funciona la CPAP para tratar la apnea del sueño
La función principal de las máquinas CPAP es proporcionar presión positiva de aire en las vías respiratorias superiores, evitando que se colapsen durante el sueño. El aparato incluye un motor para crear aire a presión, un tubo de conexión que une el motor a la mascarilla y una cubierta facial ergonómica diseñada para ajustarse con seguridad a su nariz o boca. Cuando inspira mientras lleva puesto este aparato, éste proporciona la presión suficiente para evitar que los músculos de la garganta se relajen demasiado y bloqueen el flujo de aire.
Beneficios y eficacia
- Mejor calidad del sueño: Al mantener abiertas las vías respiratorias durante toda la noche, los usuarios de CPAP suelen experimentar menos despertares debidos a interrupciones de la respiración e informan de una mejor calidad general del sueño.
- Aumento del estado de alerta diurno: Unas noches más reparadoras conllevan un aumento del estado de alerta diurno, así como una reducción de la somnolencia diurna excesiva, ambos síntomas comunes que experimentan quienes padecen apnea del sueño sin tratar.
- Reduce la tensión arterial: Los estudios han demostrado que el uso constante de la CPAP puede ayudar a reducir los niveles de tensión arterial en personas con hipertensión relacionada con su afección de apnea del sueño(fuente).
- Reducción de los riesgos cardiovasculares: Como ya se ha mencionado, la apnea del sueño no tratada puede provocar diversas enfermedades cardiovasculares. Se ha demostrado que la terapia CPAP reduce el riesgo de insuficiencia cardiaca y otras complicaciones al controlar eficazmente los trastornos respiratorios del sueño.
- Alivio del dolor de cabeza matutino: Muchas personas con apnea del sueño sufren a menudo dolores de cabeza matutinos debido a los bajos niveles de oxígeno durante el sueño. El uso regular de una máquina CPAP puede ayudar a aliviar este síntoma, ya que garantiza un flujo de aire adecuado durante toda la noche.
Para lograr la máxima eficacia, los usuarios de CPAP deben colaborar con sus profesionales sanitarios para garantizar el uso adecuado del dispositivo y de cualquier terapia complementaria. Esto incluye la limpieza y el mantenimiento regulares del equipo, el ajuste de la presión si es necesario y la garantía de un ajuste cómodo para una adherencia óptima. Además, algunas personas pueden beneficiarse de terapias suplementarias como cambios en el estilo de vida o aparatos orales junto con su plan de tratamiento con CPAP (fuente). Al dar estos pasos hacia una gestión eficaz de la apnea del sueño mediante dispositivos de presión positiva continua en las vías respiratorias como las máquinas de CPAP nasal o las opciones de mascarillas faciales completas, los pacientes pueden mejorar significativamente tanto su calidad de vida como los resultados generales de su salud.
Intervenciones para perder peso en pacientes diabéticos con SAOS
Los pacientes diabéticos se ven afectados a menudo por la AOS, y las intervenciones para perder peso pueden ser un medio eficaz de controlarla. Una de las formas más eficaces de controlar la AOS en estas personas son las intervenciones para perder peso. En este artículo se hablará del valor de deshacerse de kilos en el tratamiento de la AOS y se darán consejos para controlar el peso con éxito.
Importancia de la pérdida de peso en el tratamiento de la AOS
Los estudios han demostrado que la obesidad es un factor de riesgo importante para desarrollar apnea obstructiva del sueño, ya que el exceso de grasa corporal puede provocar la obstrucción de las vías respiratorias durante el sueño. Perder peso no sólo ayuda a aliviar los síntomas asociados a la AOS, sino que también mejora la salud cardiovascular y reduce el riesgo de otras complicaciones relacionadas con la diabetes.
- Perder tan sólo un 10% del peso corporal puede producir mejoras significativas tanto en la somnolencia diurna como en las alteraciones respiratorias nocturnas causadas por la apnea obstructiva del sueño.
- Un estudio publicado en la revista Sleep Medicine Reviews descubrió que perder al menos un 15% del peso corporal inicial conllevaba una mejora o incluso la resolución completa de los casos leves a moderados de apnea obstructiva del sueño.
- Además de mejorar la función respiratoria durante el sueño, lograr un IMC saludable se ha relacionado con un mejor control glucémico, esencial para gestionar la diabetes de forma eficaz.
Estrategias para controlar el peso con éxito
Para conseguir resultados duraderos a la hora de deshacerse de los kilos de más, es fundamental adoptar cambios sostenibles en el estilo de vida. He aquí algunas estrategias basadas en pruebas que los pacientes diabéticos con apnea obstructiva del sueño deberían tener en cuenta:
- Modificaciones dietéticas: Consumir una dieta equilibrada rica en cereales integrales, proteínas magras, frutas y verduras es crucial para perder peso. Los pacientes diabéticos también deben prestar mucha atención al tamaño de las raciones y a la ingesta de carbohidratos para mantener unos niveles óptimos de azúcar en sangre.
- Actividad física: Practicar ejercicio con regularidad no sólo ayuda a perder peso, sino que también puede contribuir a mejorar la calidad del sueño. La Asociación Americana del Corazón recomienda al menos 150 minutos de actividad aeróbica de intensidad moderada o 75 minutos de actividad aeróbica de intensidad vigorosa a la semana para los adultos.
- Higiene del sueño: Establecer un horario de sueño coherente y crear un entorno propicio para un sueño reparador puede ayudar a aliviar los síntomas asociados a la apnea obstructiva del sueño. Esto incluye evitar la cafeína y el alcohol antes de acostarse, mantener el dormitorio fresco y oscuro y retirar los dispositivos electrónicos de la zona de descanso.
- Cirugía bariátrica: En los casos en que los cambios en el estilo de vida por sí solos sean insuficientes para lograr una pérdida de peso significativa, puede considerarse la cirugía bariátrica como una opción. Tras evaluar su IMC, la gravedad de la AOS y comorbilidades como cardiopatías o hipertensión, puede ser necesario considerar la cirugía bariátrica como una opción.
La incorporación de estas estrategias a la vida diaria puede beneficiar enormemente a los pacientes diabéticos que padecen apnea obstructiva del sueño, ya que favorece una pérdida de peso sostenible que conduce a una mejora general de la salud.
El impacto de la apnea obstructiva del sueño en la salud cardiovascular
La apnea obstructiva del sueño (AOS) no tratada o tratada de forma inadecuada puede provocar hipertensión, ictus, insuficiencia cardiaca y otras complicaciones cardiovasculares. El diagnóstico precoz y el tratamiento adecuado son esenciales para reducir estos riesgos y mejorar al mismo tiempo la calidad de vida general de las personas afectadas.
La conexión entre la hipertensión y la apnea obstructiva del sueño
Las investigaciones han demostrado que existe una estrecha relación entre la AOS y el desarrollo de hipertensión. Cuando la respiración se detiene durante un episodio de apnea del sueño, los niveles de oxígeno en la sangre descienden considerablemente. Esto desencadena una respuesta de estrés en el organismo que conduce a una mayor producción de adrenalina y cortisol, hormonas conocidas por elevar la presión arterial. Además, los episodios repetidos de niveles bajos de oxígeno provocan inflamación en los vasos sanguíneos, lo que contribuye aún más a elevar la presión arterial.
- Prevalencia: Los estudios han descubierto que hasta el 50% de las personas con AOS padecen también hipertensión.
- Factores de riesgo: La obesidad es uno de los principales factores de riesgo de ambas afecciones; sin embargo, factores como la edad, el sexo, los antecedentes familiares y los hábitos de vida también influyen en su desarrollo.
- Beneficios del tratamiento: El control eficaz de la AOS mediante la terapia de presión positiva continua en las vías respiratorias (CPAP) u otros tratamientos puede ayudar a reducir la hipertensión en muchos casos.
Reducir el riesgo cardiovascular mediante una gestión adecuada
Además de la hipertensión, la AOS no tratada se ha relacionado con diversas enfermedades cardiovasculares, como la enfermedad arterial coronaria (EAC), la insuficiencia cardiaca y el ictus. Los episodios repetidos de bajos niveles de oxígeno durante el sueño pueden causar daños en el revestimiento de los vasos sanguíneos, lo que conduce a la acumulación de placa en las arterias (aterosclerosis) y aumenta el riesgo de EAC.
Además, la AOS no tratada se ha asociado a un mayor riesgo de desarrollar fibrilación auricular, un tipo de latido irregular que puede provocar insuficiencia cardiaca o ictus si no se controla. La fibrilación auricular se produce cuando hay una actividad eléctrica desorganizada en las cavidades superiores (aurículas) del corazón, lo que hace que tiemblen en lugar de contraerse eficazmente.
Reducir los riesgos cardiovasculares asociados a la apnea obstructiva del sueño:
- Busque un diagnóstico precoz: Si sospecha que puede padecer AOS debido a síntomas como ronquidos fuertes, jadeos durante el sueño o somnolencia diurna excesiva, consulte a su médico para una evaluación adecuada.
- Cumpla los planes de tratamiento: Siga las recomendaciones de su médico con respecto a la terapia CPAP u otros tratamientos prescritos para controlar su enfermedad.
- Mantenga un estilo de vida saludable: Adoptar hábitos como el ejercicio regular, mantener una dieta equilibrada y evitar el consumo de tabaco puede ayudar a mejorar tanto la gravedad de la AOS como la salud cardiovascular en general.
Preguntas frecuentes en relación con la apnea obstructiva del sueño
¿Con qué suele asociarse la apnea obstructiva del sueño?
Otros factores son la edad, los antecedentes familiares, el consumo de alcohol, el tabaquismo y ciertas afecciones médicas como el hipotiroidismo o la acromegalia. Para saber más sobre los factores de riesgo de la AOS, pulse aquí.
¿Qué es un diario de apnea obstructiva del sueño?
Una revista sobre la apnea obstructiva del sueño se refiere a una publicación científica que se centra en la investigación relacionada con la AOS. Estas revistas publican estudios que exploran las causas, los síntomas, los tratamientos y las estrategias de prevención de esta afección. Algunos ejemplos de este tipo de publicaciones son el Journal of Clinical Sleep Medicine y Sleep & Breathing. Para saber más sobre la AOS, pulse aquí.
¿Cuál es la esperanza de vida de una persona con apnea del sueño?
La esperanza de vida de una persona con apnea del sueño no tratada puede verse reducida debido al mayor riesgo de sufrir enfermedades cardiovasculares, derrames cerebrales y otras complicaciones de salud. Sin embargo, un diagnóstico precoz y un tratamiento adecuado pueden mejorar significativamente la calidad de vida y reducir estos riesgos. Es esencial consultar a un profesional sanitario si sospecha que padece SAOS. Para saber más sobre los riesgos para la salud asociados a la AOS, haga clic aquí.
¿Se puede revertir la apnea obstructiva del sueño?
En algunos casos, sí: los cambios en el estilo de vida, como la pérdida de peso mediante la modificación de la dieta o el ejercicio, pueden ayudar a revertir la AOS de leve a moderada al reducir la obstrucción de las vías respiratorias causada por el exceso de tejido graso en la zona de la garganta(fuente). En los casos graves, pueden ser necesarias intervenciones médicas como la terapia CPAP o los aparatos orales para controlar la afección de forma eficaz. Para saber más sobre las opciones de tratamiento de la AOS, haga clic aquí.
Apnea obstructiva del sueño (AOS)
Esto puede provocar una serie de síntomas, entre los que se incluyen:
- Somnolencia diurna excesiva
- Dolores de cabeza matutinos
- Dificultad para concentrarse
- Problemas de memoria
- Depresión
La AOS se diagnostica mediante un estudio del sueño, que puede realizarse en un centro del sueño o mediante pruebas caseras de apnea del sueño. Para saber más sobre el diagnóstico de la AOS, haga clic aquí.
Factores de riesgo de la AOS
La AOS está asociada a una serie de factores de riesgo, entre los que se incluyen:
- Obesidad
- Edad
- Historia familiar
- Consumo de alcohol
- Fumar
- Ciertas afecciones médicas como el hipotiroidismo o la acromegalia
Es importante conocer estos factores de riesgo y consultar a un profesional sanitario si sospecha que padece AOS. Para saber más sobre la AOS, haga clic aquí.
Riesgos para la salud asociados al SAOS
La AOS no tratada puede dar lugar a una serie de complicaciones para la salud, entre las que se incluyen:
- Enfermedades cardiovasculares
- Apoplejía
- Insuficiencia cardíaca
- Hipertensión arterial
- Diabetes tipo 2
Un diagnóstico precoz y un tratamiento adecuado pueden reducir significativamente estos riesgos. Para saber más sobre las opciones de tratamiento de la AOS, haga clic aquí.
Diagnóstico de la AOS
La AOS se diagnostica mediante un estudio del sueño, que puede realizarse en un centro del sueño o mediante pruebas de apnea del sueño en casa. Durante un estudio del sueño, se miden diversos parámetros, entre ellos:
- Índice de apnea-hipopnea (IAH)
- Niveles de saturación de oxígeno
- Frecuencia cardiaca
- Esfuerzo respiratorio
En función de los resultados del estudio del sueño, un profesional sanitario puede determinar la gravedad de la AOS y recomendar las opciones de tratamiento adecuadas. Para saber más sobre las opciones de tratamiento de la AOS, haga clic aquí.
Opciones de tratamiento de la AOS
Las opciones de tratamiento de la AOS incluyen:
- Cambios en el estilo de vida (por ejemplo, pérdida de peso, ejercicio)
- Terapia de presión positiva en las vías respiratorias (PAP) (por ejemplo, CPAP nasal)
- Aparatos bucales
- Cirugía
La opción de tratamiento más adecuada depende de la gravedad de la AOS y de otros factores individuales.







.png)